Ao final da unidade III, esperamos que você seja capaz de:
- Refletir sobre a os principais agravos de saúde bucal que acometem a população brasileira, procurando entender suas principais características (definição, etiologia e sinais clínicos);
- Analisar a importância dos estudos epidemiológicos para a saúde púbica;
- Identificar o os principais índices utilizados para avaliar a saúde bucal;
- Discutir a prevalência das doenças bucais.
Meta da Unidade
Nesta unidade, aprenderemos a identificar os principais agravos à saúde bucal: (1) cárie dentária; (2) doença periodontal – (a) gengivite e (b) periodontite; (3) edentulismo; (4) maloclusão; (5) câncer de boca; (6) fluorose dentária; e (7) traumatismos controlados. Estudaremos características importantes sobre essas doenças bucais, como definição, fatores de risco e sinais clínicos, enfatizando seus aspectos epidemiológicos. Também discutiremos os principais indicadores de saúde bucal utilizados na epidemiologia.
Epidemiologia das Doenças Bucais e Indicadores de Saúde Bucal
INTRODUÇÃO
De acordo com o Relatório Global de Saúde Bucal da OMS, realizado em 2022, estima-se que as doenças bucais mataram cerca de 3,5 bilhões de pessoas em todo o mundo, sendo que 3 em cada 4 pessoas vivem em países de renda média . Os agravos com maior prevalência e/ou gravidade devem ser considerados prioritários para a prestação de serviços de saúde bucal. Os últimos dois levantamentos epidemiológicos realizados pelo Ministério da Saúde em âmbito nacional (Projetos SB Brasil), em 2003 e 2010, comprovaram a importância desses agravos e reforçaram a necessidade de que os serviços de saúde estejam organizados para intervir e controlá-los. No Brasil, os sete principais agravos de saúde bucal que têm sido alvo de estudos epidemiológicos em virtude de sua prevalência e gravidade são: (1) cárie dentária; (2) doença periodontal – (a) gengivite e (b) periodontite; (3) edentulismo; (4) maloclusão; (5) câncer de boca; (6) fluorose dentária; e (7) traumatismos dentários.
Ao longo deste capítulo, serão abordados os principais agravos de saúde bucal, quanto aos aspectos conceituais e epidemiológicos, e os principais indicadores de saúde bucal usados em estudos epidemiológicos.
CÁRIE DENTÁRIA
CONCEITOS E TERMINOLOGIA
Nas últimas décadas, diversos avanços científicos contribuíram para a modernização e revisão de vários conceitos em Odontologia. Hoje, a etiologia da cárie dentária é vista como a manifestação clínica de uma disbiose, pois se caracteriza pelo desequilíbrio da microbiota residente da cavidade bucal, e os micro-organismos relacionados à doença estão presentes, mesmo em situações de normalidade, ou seja, os micro-organismos estão presentes também na cavidade oral de pessoas sem cárie.
A cárie pode ser definida como uma doença crônica biofilme-açúcar dependente, que causa perda progressiva dos tecidos mineralizados do dente. O início de seus sinais clínicos está relacionado à associação de fatores etiológicos e comportamentais que interagem entre si e causam um desequilíbrio no processo desmineralização-remineralização dos tecidos dentários (esmalte, dentina ou cemento), resultando na perda mineral desses tecidos.
A produção de ácidos, principalmente o láctico, pela fermentação bacteriana dos carboidratos da dieta (geralmente a sacarose) e consequente queda do pH, é o fator responsável pela desmineralização do tecido dentário, que pode resultar na formação da lesão de cárie. A queda do pH do biofilme resultante da ação desses ácidos ocasiona a dissolução do tecido dentário pelo transporte de íons cálcio (Ca) e fosfato (PO4-3) para o meio ambiente bucal, fenômeno conhecido como desmineralização.
Um aspecto importante a ser ressaltado é que o processo de desmineralização que ocorre na superfície dentária na presença de carboidratos fermentáveis é um processo fisiológico. Existe uma constante flutuação do pH do biofilme e, como consequência, a superfície dentária vai experimentar perda e ganho mineral ao longo do dia. Se houver um aumento no consumo de carboidratos fermentáveis, principalmente no que diz respeito à sua frequência, a produção de ácidos se intensifica e os eventos de desmineralização não são compensados pelos de remineralizarão. Portanto, a lesão de cárie é o resultado de processos cumulativos de des-remineralização, que acarretam perda mineral. Quando não tratadas precocemente, essas perdas minerais poderão evoluir para cavitações e perda de estrutura dental (SALES-PERES, 2021).
A cárie é considerada parte do grupo das doenças crônicas não transmissíveis, apesar de a transmissão vertical de micro-organismos associados à presença da doença ter sido comprovada dos pais/cuidadores para os filhos. Isso quer dizer que, embora os micro-organismos envolvidos possam ser transmitidos por saliva e sua existência seja necessária para o desenvolvimento da doença, somente sua presença na cavidade bucal não é suficiente para o desenvolvimento das lesões de cárie, visto que essa é uma doença multifatorial e complexa. Além disso, como já dito previamente, as bactérias associadas à etiologia da cárie são bactérias que fazem parte da microbiota oral residente, sendo praticamente impossível que se evite a colonização da cavidade oral.
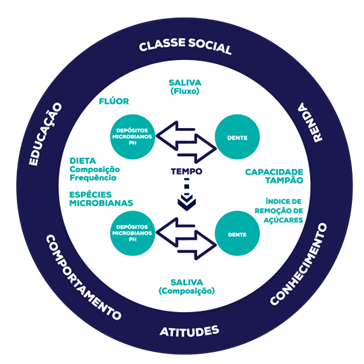
Em 1990, Fejerskov e Manji descreveram os chamados “fatores determinantes” e “fatores modificadores” em modelos causais, para explicar o processo carioso, como visto na FIG. 1. Nesse modelo, o fator determinante abrange qualquer fator que contribua diretamente para o desfecho (perda mineral), como quantidade e qualidade da microbiota; frequência e composição da dieta; fluxo e capacidade-tampão da saliva; acesso a agentes fluoretados; ação do tempo. Os fatores determinantes atuam no nível da superfície dentária (círculo interno). Já os fatores modificadores (círculo externo) seriam os relacionados indiretamente com a etiologia da doença, incluindo fatores socioeconômicos e comportamentais, como educação, classe social, renda, conhecimento, atitudes e comportamento.
Os fatores modificadores são relevantes para a ocorrência da doença cárie e compõem o meio biopsicossocial no qual o indivíduo está inserido. O conhecimento da relação e interdependência desses fatores é essencial para desenvolvimento de estratégias de controle e prevenção da cárie dentária.
Figura 1 - Fatores determinantes e modificadores do processo de doença cárie
ASPECTOS EPIDEMIOLÓGICOS
Apesar da significativa redução da prevalência de cárie dentária observada nas últimas décadas, a doença continua a ser um problema de saúde pública global. De acordo com a OMS, cerca de 2 bilhões de indivíduos no mundo sofrem com cárie em dentes permanentes e 514 milhões de crianças sofrem com cárie em dentes decíduos. Os países da América do Norte, Europa Ocidental, Oceania, metade sul da Ásia e África exibiram índices considerados como “baixos” ou “muito baixos”.
Os resultados encontrados no SB Brasil, em 2003, primeiro inquérito de saúde bucal a incluir todas as capitais e municípios do interior das cinco regiões, mostrou que o CPOD os 12 anos era de 2,8, ou seja, quase três dentes afetados por cárie. Em 2010, esse índice caiu para 2,1, o que mostra uma redução significativa de 26% em sete anos. O Brasil saiu de uma condição de média prevalência de cárie em 2003, para uma condição de baixa prevalência em 2010, de acordo com a classificação da OMS.
De forma resumida, o levantamento SB Brasil 2010 teve como principais resultados para cada grupo etário os seguintes índices: ceo-d (5 anos) = 2,4; CPO-D (12 anos) = 2,1; CPO-D (15-19 anos) = 4,2; CPO-D (35-44 anos) = 16,3; CPO-D (65-74 anos) = 27,1.
No Brasil, as políticas públicas com inclusão de flúor no abastecimento de água foram determinantes para a redução dos índices de cárie dentária. Percebe-se que a introdução de fluoreto na água de abastecimento público apresenta um maior impacto nas áreas mais carentes, nas quais as condições sociais não permitem o acesso a outras formas de prevenção.
ÍNDICE CPOD
A prevalência da cárie dentária é usualmente avaliada nos dentes permanentes pelo índice CPO-D e nos dentes decíduos pelo ceo-d, considerados métodos confiáveis e de fácil aplicação. Através da aplicação desses índices, conseguimos mensurar a média total do número de dentes cariados, perdidos e obturados e, dessa forma, obtermos um índice de comparação entre diferentes populações, o qual norteará as políticas públicas de prevenção da cárie dentária. Em virtude do seu caráter cumulativo ao longo dos anos, o CPOD é sempre referido em relação à idade, sendo que o CPOD, aos 12 anos de idade, é um indicador utilizado internacionalmente.
Em 2013, a OMS propôs a utilização de códigos para identificação da condição dentária em dentes permanentes na forma de números e em letras para os dentes decíduos, assim como códigos para identificação das condições e das necessidades de tratamento dos elementos dentários (Tabela 1). O cálculo do índice CPO-D e seus componentes de um indivíduo é realizado pela somatória de dentes “Cariados” + “Perdidos” + “Obturados.” Dessa forma, a medida global CPO pode ser calculada: CPO = C + P + O.
Tabela 1 - Códigos e condições empregadas nos índices ceo-d e CPOD

DOENÇA PERIODONTAL
CONCEITOS E TERMINOLOGIA
As doenças periodontais são condições inflamatórias que afetam os tecidos de suporte dos dentes, causadas por micro-organismos específicos. A gengivite é caracterizada pela inflamação do tecido gengival, sem comprometimento ósseo, apresentando os seguintes sinais clínicos: edema, vermelhidão, aumento de fluido nos sulcos gengivais e presença de sangramento (provocado ou espontâneo). Já na periodontite há o acometimento e destruição dos tecidos periodontais de suporte ou de inserção (osso alveolar, ligamento periodontal e/ou cemento radicular).
As reações inflamatórias e imunológicas desencadeadas pela presença de biofilme dental representam as características predominantes da gengivite e da periodontite. Os mecanismos de defesa do hospedeiro atuam impedindo que os microrganismos se disseminem ou invadam os tecidos de sustentação e proteção. Paradoxalmente, tais processos defensivos podem ser responsáveis pela maior parte da lesão tecidual observada na gengivite e na periodontite, pois essas reações de defesa também são passíveis de danificar as células e estruturas vizinhas do tecido conjuntivo. Além disso, as reações inflamatórias e imunológicas cuja extensão alcança níveis mais profundos do tecido conjuntivo, além da base do sulco, podem envolver o osso alveolar nesse processo destrutivo.
A etiologia da gengivite está relacionada à presença de biofilme microbiano e à suscetibilidade do hospedeiro. Em contrapartida, a etiologia da doença periodontal severa é bem complexa. Sabe-se que fatores de risco, como diabetes melito e tabagismo, podem modificar o curso clínico das periodontites, aumentando sua extensão e sua gravidade.
Os parâmetros clínicos que frequentemente são levados em consideração para avaliação e classificação das doenças periodontais são: sangramento gengival à sondagem (SS), profundidade de sondagem (PS), perda de inserção clínica (PIC) e placa dentária.
ASPECTOS EPIDEMIOLÓGICOS
De acordo com os resultados divulgados pelo Projeto SB Brasil 2010, as doenças periodontais aumentam, de modo geral, com a idade. Em suma, o percentual de indivíduos sem problema periodontal foi de 63% para a idade de 12 anos; 50,9% para faixa de 15 a 19 anos; 17,8% para os adultos de 35 a 44 anos; e apenas 1,8% nos idosos de 65 a 74 anos. A presença de cálculo e sangramento é mais prevalente entre os adolescentes. Observou-se uma prevalência de 19,4% das formas mais graves da doença periodontal, ocorrendo de modo mais significativo nos adultos (de 35 a 44 anos).
ÍNDICE DE PLACA VISÍVEL
Para a aplicação do índice de placa, o examinador deve secar a gengiva e os dentes com jato de ar e o uso de algodão ou gaze deve ser evitado, para não interferir na placa dentária propriamente dita. Durante o exame, a sonda periodontal deve ser percorrida ao longo das superfícies do dente na região supragengival e, assim, o índice deve ser registrado.
ÍNDICE DE SANGRAMENTO À SONDAGEM
Esse índice avalia a presença ou ausência de sangramento gengival após a mensuração da profundidade de sondagem com a sonda. Registra-se o escore “1” quando se observa sangramento até 15 segundos após sondagem até o fundo do sulco gengival ou bolsa periodontal. Quando nenhum sangramento é observado, registra-se “0”.
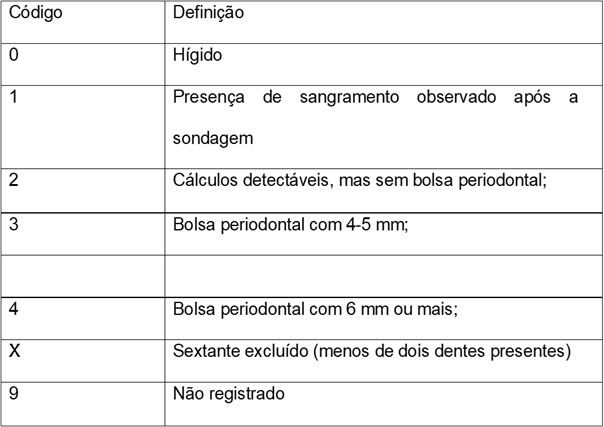
ÍNDICE PERIODONTAL COMUNITÁRIO (CPI, DA SIGLA EM INGÊS)
É utilizado para avaliar a condição periodontal de uma população. Para fazer esse exame, emprega-se uma sonda periodontal da OMS cuja ponta possui uma esfera de 0,5 mm e uma faixa preta entre 3,5 e 5,5 mm. As arcadas são divididas em sextantes e os dentes indicados para exame são: 17/16; 11; 26/27; 37/36; 31; e 46/47. Os sextantes devem ser examinados quando houver dois ou mais dentes presentes, os quais não podem estar indicados para exodontia. Ademais, caso algum desses dentes indicadores esteja ausente, serão considerados os dentes remanescentes, e o registro será́ feito com o mais alto índice encontrado.
Outra regra importante na aplicação desse índice é que para indivíduos com menos de 20 anos de idade deverão ser avaliados os dentes 16, 11, 26, 36, 31e 46. Para menores de 15 anos de idade, apenas sangramento gengival e cálculo dentário são anotados.
PARA SABER
O exame periodontal é dividido por sextantes, ou seja:
- Sextante 1: do dente 18 ao 14;
- Sextante 2: do dente 13 ao 23;
- Sextante 3: do dente 24 ao 28;
- Sextante 4: do dente 34 ao 38;
- Sextante 5: do dente 33 ao 43;
- Sextante 6: do dente 44 ao 48.
Os códigos utilizados para esse índice podem ser observados na Tabela 2:
EDENTULISMO
CONCEITOS E TERMINOLOGIA
O termo edentulismo pode ser aplicado à perda parcial ou de todos os dentes. Constitui um problema persistente e um desafio para os responsáveis pelas políticas de saúde pública no Brasil. O edentulismo resulta em prejuízo às funções mastigatórias e de fonação, bem como perdas de ordem nutricional, estética e psicológica, com reduções da autoestima e da integração social. Consequentemente, limita funções diretamente ligadas à manutenção da qualidade de vida. Entre os principais fatores de risco podemos citar: baixa renda, baixa escolaridade e falta de acesso a tratamentos odontológicos básicos e especializados.
ASPECTOS EPIDEMIOLÓGICOS
De acordo com os resultados do SB Brasil 2010, entre os adolescentes da faixa etária de 15 a 19 anos, 10,3% necessitaram de próteses parciais em um maxilar e 3,4% nos dois maxilares. Não houve registro para necessidade de próteses totais. Em adultos, 68,8% dos casos apresentaram necessidade de algum tipo de prótese, sendo que a maioria (41,3%) foi relativa à prótese parcial em um maxilar. Em idosos, 22,9% necessitaram de prótese total em pelo menos um maxilar e 15,4% de prótese total nos dois maxilares.
MALOCLUSÃO
CONCEITOS E TERMINOLOGIA
A maloclusão é caracterizada por alterações no desenvolvimento e crescimento dos arcos dentários, podendo afetar os dentes, ossos e músculos. As maloclusões podem ser dentárias, esqueléticas e dentoesqueléticas. Esse agravo à saúde tem recebido crescente destaque, visto que ocupa a terceira maior prevalência dentre as doenças bucais, com índices menores apenas que a cárie e a doença periodontal.
A maloclusão tem reflexos variados no funcionamento do sistema estomatognático, causando também prejuízos estéticos, podendo impactar de forma negativa a qualidade de vida do indivíduo. Sua etiologia é multifatorial, sendo o resultando da interação de fatores genéticos e ambientais.
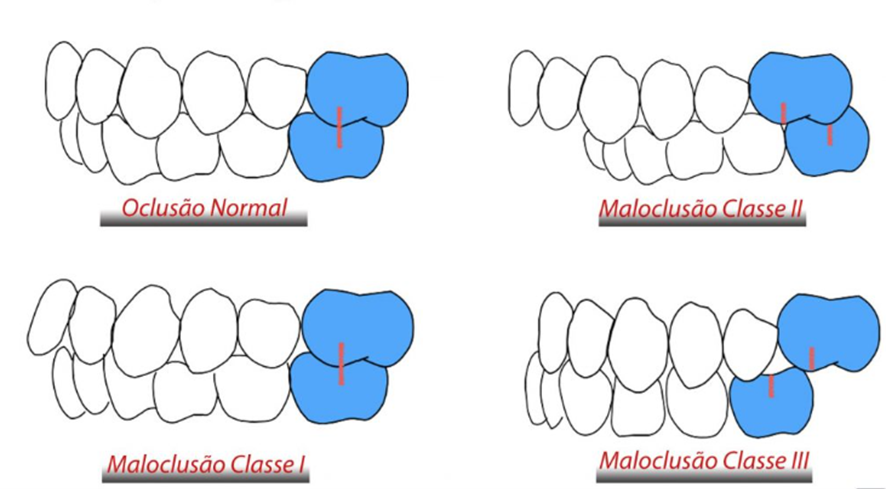
As deformidades dentofaciais podem ser classificadas de várias formas e, entre elas, a mais utilizada é a classificação proposta por Edward Hartley Angle, que ressalta a relação anteroposterior dos primeiros molares permanentes. De acordo com Angle (1899), as maloclusões podem ser classificadas em três categorias (FIG. 2):
- Classe I – Relação anteroposterior normal entre mandíbula e maxila, em que a cúspide mésio-vestibular do primeiro molar superior permanente oclui no sulco central do primeiro molar inferior permanente. A maloclusão se caracteriza pelo incorreto posicionamento dentário, o qual geralmente ocorre nos dentes anteriores. Dessa forma, indivíduos portadores de maloclusões de Classe I têm um perfil esquelético bom e harmônico, mas suas arcadas dentárias podem apresentar espaçamentos, apinhamentos, cruzamentos, giroversões, ausências dentárias, dentes supranumerários e uma infinidade de combinações.
- Classe II ou distoclusão – A cúspide mésio-vestibular do primeiro molar superior permanente oclui anteriormente ao sulco central do primeiro molar inferior permanente. Isso ocorre porque a arcada inferior é menor ou destruída em relação à superior, ou seja, indivíduos portadores de Classe II apresentam um problema esquelético constituído basicamente por uma mandíbula retrognática. As divisões 1 e 2 se caracterizam pela conformação dos dentes anteriores.
- Classe II Divisão 1ª – Nesses casos, os incisivos superiores se encontram projetados vestibularmente e a função muscular geralmente é anormal. Portanto, é comum observarmos sobremordida acentuada e overjet acentuado.
- Classe II Divisão 2ª – Indivíduos apresentam função muscular normal e os incisivos centrais superiores se encontram verticalizamos ou lingualizados e os incisivos laterais, vestibularizados. É comum observarmos uma sobremordida bastante exagerada.
- Classe III ou mesioclusão – A cúspide mésio-vestibular do primeiro molar superior permanente oclui posteriormente ao sulco central do primeiro molar inferior permanente. São maloclusões essencialmente esqueléticas e costumam apresentar cruzamento generalizado, com ou sem apinhamento, dos dentes anteriores.
Figura 2 - Classificação de Angle, baseada na relação molar
ASPECTOS EPIDEMIOLÓGICOS
Mundialmente, nas dentições mista e permanente, a maloclusão de Classe I de Angle é mais prevalente do que a de Classe II, especificamente entre os africanos; a menos prevalente foi a Classe III. De acordo com dados recentes de uma revisão sistemática realizada por Alhammadi et al. (2018), as distribuições globais da maloclusão na dentição permanente de Classe I, Classe II e Classe III foram de 74,7%, 19,56% e 5,93%, respectivamente.
No Brasil, com base nos levantamentos epidemiológicos de 2010, observa-se que 77,1% das crianças de 5 anos apresentaram oclusão normal para chaves de caninos (classe I). As classes II e III de caninos foram observadas em 16,6% e 6,4%, respectivamente. As características normais de sobressalência estavam presentes em 68,3%. Já a mordida cruzada anterior esteve presente em apenas cerca de 3,0% no Brasil. A mordida aberta anterior foi encontrada em 12,1%; e prevalência de mordida cruzada posterior em 19,3% delas.
Aos 12 anos, a prevalência de maloclusão, segundo o Dental Aesthetic Index (DAI), foi de 37,7% na população brasileira. Em 20,0% dessas crianças, os problemas expressaram-se na forma mais branda, 11,2% apresentaram maloclusão severa e 6,5% maloclusão muito severa. Nos adolescentes dos 15 aos 19 anos de idade, 6,2% tiveram maloclusão severa e 9,1% corresponderam à forma mais severa da doença.
DAI (Dental Aesthetic Index)
A OMS sugeriu o registro das oclusopatias pelo índice DAI, o qual permite a classificação em normal, oclusopatias moderadas e graves. As características oclusais utilizadas para obtenção dos valores do DAI incluem: dentes ausentes, apinhamento nos segmentos anteriores, espaçamento anterior, diastema na linha média, desalinhamento maxilar anterior, desalinhamento mandibular anterior, trespasse horizontal maxilar, trespasse horizontal negativo, mordida aberta anterior e relação molar ântero-posterior.
Tais características são pontuadas, os valores obtidos são multiplicados pelos seus respectivos coeficientes de regressão (pesos) e os resultados são totalizados com a adição de uma constante. O DAI é um valor que varia de 13 a 80 ou mais, que pode ser categorizado através de pontos de corte (JENNY; CONS, 1996).
IOTN (ÍNDICE DE NECESSIDADE DE TRATAMENTO ORTODÔNTICO)
Em 1989, Brook e Shaw propuseram o Índice de Necessidade de Tratamento Ortodôntico (IOTN), o qual classifica a necessidade de tratamento ortodôntico de acordo com a importância e a gravidade de várias características oclusais para a saúde e também considera prejuízo estético percebido. Uma vantagem do IOTN é que ele pode ser aplicado tanto em modelos de estudo quanto clinicamente, sendo a segunda opção consideravelmente importante nos serviços públicos, visto que diminui o tempo e o custo da avaliação.
O componente estético é medido através de uma escala construída com 10 fotografias, mostrando diferentes níveis de aparência dental e, consequentemente, definindo o grau de interferência psicossocial dos problemas oclusais. Pode ser registrada a observação do profissional ou a autopercepção dos indivíduos.
CÂNCER DE BOCA
CONCEITOS E TERMINOLOGIA
O câncer de boca pode ser definido como tumores malignos que envolvem os lábios e a cavidade bucal, incluindo a mucosa bucal, gengivas, palato duro, língua e assoalho bucal. A etiologia do câncer de boca é multifatorial e a maioria dos casos está associada a fatores ambientais, principalmente ao estilo de vida dos indivíduos. Dentre alguns fatores de risco, podemos citar: tabagismo, etilismo, exposição à radiação solar, deficiência imunológica (adquirida ou congênita).
Apesar de apresentar melhor prognóstico quando diagnosticadas e tratadas as lesões iniciais, a maioria dos casos é diagnosticada em estágios avançados. O câncer de boca é uma patologia que pode ser prevenida de forma simples, a partir de medidas de promoção à saúde, aumento do acesso aos serviços de saúde e ao diagnóstico precoce.
ASPECTOS EPIDEMIOLÓGICOS
Dentre as neoplasias malignas que se desenvolvem na boca, aproximadamente 90% são diagnosticadas histologicamente como carcinoma de células escamosas (CCE), também denominado carcinoma espinocelular ou epidermoide, sendo esse o 8º tipo de câncer com maior incidência, segundo a classificação de 2018 da Organização Mundial da Saúde (OMS). Localiza-se, preferencialmente, no assoalho da boca e na língua.
O câncer de boca tem mostrado uma maior prevalência em indivíduos do sexo masculino, cor branca e faixa etária a partir de 50 anos de idade. Segundo estimativas do Instituto Nacional do Câncer (Inca), 11.180 casos novos da doença em homens e 4.010 em mulheres para cada ano do triênio 2020-2022. As regiões brasileiras que apresentam as maiores taxas de incidência e de mortalidade pela doença são a Sudeste e Sul.
FLUOROSE DENTÁRIA
CONCEITOS E TERMINOLOGIA
A fluorose dentária é um defeito de desenvolvimento do esmalte durante sua mineralização e que ocorre durante o período de formação dos dentes, causado pela ingestão crônica de fluoretos provenientes de múltiplas fontes, especialmente água e dentifrício fluoretados. As características clínicas da fluorose dentária variam de um espectro de linhas brancas opacas finas e transversais ao longo eixo da coroa do dente até casos nos quais áreas do esmalte gravemente hipomineralizadas se rompem e, geralmente, o esmalte restante fica pigmentado. As lesões de fluorose são geralmente simétricas e bilaterais.
Quando leve, a fluorose dentária causa apenas alterações estéticas. Já as fluoroses moderadas e severas, além de defeitos estruturais no esmalte, apresentam consequências estéticas, morfológicas e funcionais.
LEITURA COMPLEMENTAR
Leia o Guia de Recomendações para Uso de Fluoretos no Brasil, disponível no site <http://189.28.128.100/dab/docs/
portaldab/publicacoes/guia_
fluoretos.pdf>.
ASPECTOS EPIDEMIOLÓGICOS
Os resultados do Projeto SB Brasil 2010 (BRASIL, 2011c) apontaram prevalência média de fluorose dentária de 16,7% em crianças de 12 anos no país, sendo que 15,1% foram representados pelos níveis de severidade “muito leve” (10,8%) e “leve” (4,3%). Fluorose “moderada” foi identificada em 1,5% das crianças. O percentual de examinados com fluorose “grave” pode ser considerado nulo. A maior prevalência de crianças com fluorose foi observada na Região Sudeste (19,1%) e a menor na Região Norte (10,4%).
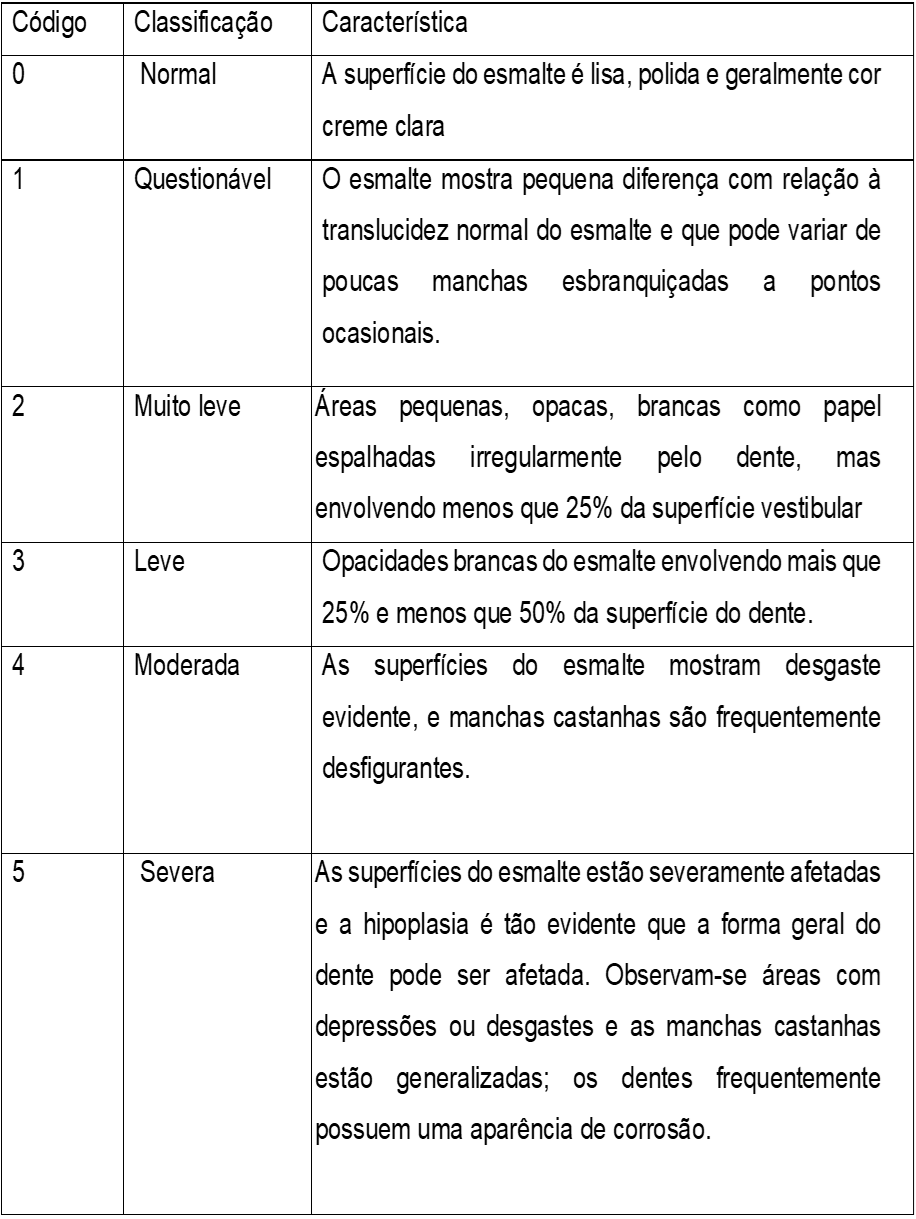
ÍNDICE DE DEAN
O índice de Dean é o preconizado pela Organização Mundial de Saúde (OMS). Por apresentar o menor número de categorias, reduz a subjetividade e torna o exame clínico mais fácil e rápido. A codificação é feita com base nos dois dentes mais severamente afetados. Se os dois dentes não estiverem igualmente afetados, o escore é baseado na aparência do dente menos afetado. Os códigos e critérios são conforme a Tabela 3 a seguir:
Tabela 3 - Códigos, classificação e características do Índice de Dean
TRAUMATISMO DENTOALVELOLAR
CONCEITOS E TERMINOLOGIA
Os traumatismos dentoalveolares consistem em lesões causadas por impactos nos dentes e/ou tecidos duros e moles no interior e/ou exterior da cavidade bucal. Essas lesões podem acometer somente os tecidos moles, sendo classificadas em: Concussão, Subluxação, Extrusão, Luxação lateral, Intrusão e Avulsão. Porém, quando há envolvimento da estrutura dentária ou da base óssea alveolar, essas lesões se classificam em: Trincas de esmalte, Fratura de esmalte, Fratura de esmalte-dentina sem exposição pulpar, Fratura de esmalte-dentina com exposição pulpar, Fraturas coronorradiculares sem exposição pulpar, Fraturas coronorradiculares com exposição pulpar, Fratura radicular e Fratura alveolar. As fraturas radiculares ainda podem ser classificadas de acordo com a região, isto é, fratura no terço cervical, médio ou apical.
Existem diversas causas relacionadas à incidência de traumas dentários, que englobam maus tratos, quedas de bicicleta, da própria altura ou de áreas mais altas, pancadas sobre superfícies duras, agressão física, crises convulsivas, retardo mental, lesões iatrogênicas no recém-nascido, protusão de dentes anteriores, entre outros. Os traumas consecutivos podem ser mais complexos, impossibilitando a cicatrização e atrapalhando a resposta biológica de reparação.
ASPECTOS EPIDEMIOLÓGICOS
Os traumatismos dento alveolares apresentam grande relevância epidemiológica, pois são muito frequentes na infância, afetando 2 em cada 3 crianças antes da idade adulta. Em crianças brasileiras, considerando a fase da dentição decídua, apresenta prevalência variando de 9,7 a 39,1%.
De acordo com dados do SB Brasil 2010, a prevalência de traumatismo dentário nos incisivos aos 12 anos foi de 20,5%. As lesões mais prevalentes foram de fraturas de esmalte (aproximadamente 16,5%) e fraturas de esmalte e dentina (aproximadamente 4%). A ausência dentária devido a traumatismo foi de 0,1%.
RESUMO DA UNIDADE
Ao longo desse capítulo, foram expostos os principais resultados epidemiológicos da Pesquisa Nacional de Saúde Bucal 2010, conhecida como Projeto SB Brasil 2010. Através desse projeto, podemos analisar a situação da população brasileira com relação à cárie dentária, à doença periodontal, ao edentulismo, às condições da oclusão, à fluorose e ao traumatismo dentário. Observou-se que os principais agravos que afetam a saúde bucal no Brasil em virtude de sua prevalência e gravidade são a cárie dentária e a doença periodontal. Também percebemos que diversos indicadores de saúde bucal são utilizados nos estudos epidemiológicos. O Projeto SB Brasil proporciona ao Ministério da Saúde e às instituições do Sistema Único de Saúde (SUS) informações úteis ao planejamento de programas de prevenção e tratamento no setor, tanto em nível nacional quanto no âmbito municipal.
Assista aos vídeos desta Unidade e aprofunde mais sobre o assunto:
REFERÊNCIAS
- Alhammadi MS, Halboub E, Fayed MS, Labib A, El-Saaidi C. Global distribution of malocclusion traits: A systematic review. Dental press journal of orthodontics. 2018;23(6):40. e1-. e10.
- Andreasen JO, Lauridsen E, Daugaard-Jensen J. Dental traumatology: an orphan in pediatric dentistry? Pediatr Dent. 2009 Mar–Apr; 31(2): 153–6. Angle, E. H. Classification of malocclusion. Dental Cosmos, v. 41, p. 248-264, 1899.
- Brook, P. H.; Shaw, W. C. The development of an index of orthodontic treatment priority. Eur. J. Orthod., Oxford, v. 11, no. 3, p. 309-320, Aug. 1989.
- Brasil. Ministério da Saúde. Área Técnica de Saúde Bucal. Projeto SB2000 – Condições de Saúde Bucal da População Brasileira no Ano de 2002-2003. Resultados Principais. Brasília; 2004. 51p. Disponível em: http://bvsms.saude.gov.br/bvs/publicacoes
/condSB_man_exam.pdf. - Brasil, 2004. Ministério da Saúde. Projeto SB Brasil 2003. Condições de saúde bucal da população brasileira 2002-2003 – Resultados principais. Brasília: Coordenação de saúde bucal.
- Brasil. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Atenção Básica. A saúde bucal no Sistema Único de Saúde [recurso eletrônico]. Disponível em: http://bvsms.saude.gov.br/bvs/publicacoes/
saude_bucal_sistema_unico_saude.pdf - Cardoso M, de Carvalho Rocha MJ. Traumatized primary teeth in children assisted at the Federal University of Santa Catarina, Brazil.Dent Traumatol. 2002 Jun; 18(3): 129–33.
- Chiapinotto GA, Moreira CHC, Mário TG. Etiologia e Prevenção das DoençasPeriodontais. In: Pinto VG. Saúde Bucal Coletiva. 7 ed. Rio de Janeiro: Guanabara Koogan; 2019. p. 341-353.
- Dean HT. Classification of mottled enamel diagnosis. J Am Dent Assoc.1934;21:1421-6.
- Ferreira JM, Fernandes de Andrade EM, Katz CR, Rosenblatt A. Prevalence of dental trauma in deciduous teeth of Brazilian children. Dent Traumatol. 2009 Apr; 25(2): 219–23.
- Fisher-Owens SA, Gansky SA, Platt LJ, Wein- traub JA, Soobader MJ, Bramlett MD, et al. Influences on children’s oral health: a conceptual model. Pediatrics 2007;120(3):e510-20
- Genco RJ, Borgnakke WS. Risk factors for periodontal disease. Periodontology 2000. 2013;62(1):59-94.
- Jesus MA, Antunes LA, Risso PA, Freire MV, Maia LC. Epidemiologic survey of traumatic dental injuries in children seen at the Federal University of Rio de Janeiro, Brazil. Braz Oral Res. 2010 Jan–Mar; 24(1): 89–94.
- Jenny J, Cons NC. Guidelines for using the DAI: a supplement to DAI–the dental aesthetic index. Iowa: College of Dentistry; 1988.
- Lindhe, J. Tratado de periodontologia clínica e implatodontia oral, 5ª ed., Ed. Guanabara Koogan, Rio de Janeiro, 2010.
- Ministério da Saúde. Levantamento Epidemiológico em Saúde Bucal Brasil 2010: Cárie dental. Brasília. Disponível em: saude.gov.br/artigos/847-vigilancia-emsaude-bucal/41014-vigilancia-epidemiologica.
- Moreira RS, Nico LS, Tomita NE. O risco espacial e fatores associados ao edentulismo em idosos em município do Sudeste do Brasil. Cad Saude Publica. 2011 Out;27(10):2041-54. PMid:22031208.
- Robson F, Ramos-Jorge ML, Bendo CB, Vale MP, Paiva SM, Pordeus IA. Prevalence and determining factors of traumatic injuries to primary teeth in preschool children. Dent Traumatol. 2009 Feb; 25(1): 118–22.
- Sales-Peres, Sílvia Helena de C. Saúde Coletiva e Epidemiologia na Odontologia. Disponível em: Minha Biblioteca, Editora Manole, 2021.
- WHO – World Health Organization. Oral health surveys: basic methods. 5 ed. Geneva: ORH/EPID; 2013.
- https://www.who.int/news-room/fact-sheets/detail/oral-health