Ao final da unidade II, esperamos que você seja capaz de:
- Identificar o conceito da epidemiologia;
- Compreender o contexto histórico da Epidemiologia;
- Analisar a importância da epidemiologia na saúde pública;
- Reconhecer os principais indicadores de saúde.
- Reconhecer e aplicar os referenciais básicos da Epidemiologia, enfatizando os métodos de avaliação de indicadores em saúde geral.
Meta da Unidade
Nesta unidade, você vai aprender a definição de alguns conceitos importantes de epidemiologia, além de aprofundar o conhecimento da aplicação dessa área do conhecimento em saúde coletiva. Além disso, vamos aprender a reconhecer os principais indicadores de saúde utilizados em epidemiologia, suas características e sua utilização.
Noções Básicas de Epidemiologia e Indicadores de Saúde
A epidemiologia pode ser definida, segundo Last (2021, s.p.), como “o estudo da distribuição e dos determinantes de estados ou eventos relacionados à saúde em populações específicas, e sua aplicação na prevenção e controle dos problemas de saúde”. Ao passo que a clínica se dedica ao estudo da doença de forma individual, o principal objetivo da epidemiologia é melhorar a saúde das populações. Dessa forma, uma pergunta comum realizada por um clínico é: Qual doença o meu paciente apresenta? Já o epidemiologista se pergunta: “Por que esse paciente desenvolveu essa doença? Como essa doença poderia ser prevenida? Os epidemiologistas não procuram entender somente a incapacidade, doença ou morte, mas também os indicadores de saúde e formas de promovê-la.
A origem etimológica da palavra epidemiologia é a seguinte: Epí, que significa “sobre” + Demós, que significa “povo” + Logos, que significa “palavra, discurso, estudo”. Portanto, a epidemiologia é a ciência do que ocorre no povo. Veja o esquema a seguir:
A história documenta contribuições importantes da epidemiologia no esclarecimento das causas de doenças e no seu enfrentamento. Alguns autores indicam que a epidemiologia se originou das observações de Hipócrates, feitas há mais de 2000 anos, sobre fatores ambientais que influenciavam a ocorrência de doenças. De acordo com suas análises, as doenças seriam o resultado da interação da pessoa com o ambiente, ressaltando a importância do clima, da maneira de viver, dos hábitos de comer e beber no estudo das doenças. Assim, nesse momento, começava também a noção de fatores determinantes e condicionantes da saúde.
Em 1964, a pesquisa realizada pelo médico britânico John Snow, em busca da causa da epidemia de cólera em Londres, demonstra um exemplo célebre e precursor da contribuição do método epidemiológico para a resolução de problemas de saúde. Valendo-se de conhecimentos médicos e estatísticos, ele conseguiu produzir conhecimentos úteis para a profilaxia da doença, relacionando o risco de contrair cólera em Londres ao consumo de água contaminada com esgoto no centro dessa cidade. John Snow passou a ser conhecido como o pai da Epidemiologia por esse importante conquista.
Figura 1 - John Snow

A abordagem epidemiológica evoluiu com a utilização de coeficientes ou taxas de doenças para comparar subgrupos populacionais no final do século XIX e início do século XX. Inicialmente, a sua aplicação foi realizada visando ao controle de doenças transmissíveis e, posteriormente, ao estudo das relações entre condições ou agentes ambientais e doenças específicas.
A área de atuação da epidemiologia é bastante abrangente, propondo-se, primariamente, a identificar as causas que influenciam o padrão de distribuição das doenças e os agravos à saúde. O diagnóstico de saúde, proporcionado pela epidemiologia, também fornece dados essenciais para o planejamento, a execução e a avaliação das ações de prevenção, controle e tratamento das doenças. Dessa forma, é possível estabelecer prioridades, além de identificar fatores etiológicos na gênese das doenças.
A epidemiologia em odontologia procura direcionar as políticas públicas de saúde, de acordo com as necessidades da comunidade, promovendo ações de ampla cobertura que não são específicas para uma doença. Nesse contexto, a Atenção Primária em Saúde bucal relaciona condições sistêmicas e bucais, como a proposta de alimentação saudável, que previne a obesidade, o diabetes mellitus e a cárie dentária.
Ressaltamos que o estudo em epidemiologia é fundamentado no método científico. Quando falamos em coletividade, estamos nos referindo àquelas ocorrências que atingem grupos de pessoas e o alvo de um estudo epidemiológico é justamente uma população humana, que inclui indivíduos com características específicas às quais se deseja estudar. Geralmente, a população utilizada em um estudo epidemiológico é aquela localizada em uma determinada área ou país, em certo momento do tempo. Por exemplo, um grupo específico de pacientes hospitalizados durante a pandemia do COVID-19, em 2020, no estado de Minas Gerais, pode constituir uma unidade de estudo.
PARA REFLETIR
Os indicadores epidemiológicos podem ser classificados em demográficos, socioeconômicos e de saúde. Os indicadores demográficos estão relacionados com a natalidade, fecundidade e expectativa de vida. Os indicadores socioeconômicos avaliam a renda da população, produção de bens de consumo, nível de escolaridade etc. Por último, temos os indicadores de saúde, os quais se relacionam com morbidade, mortalidade, incapacidade e bem-estar. Dentre os principais indicadores podem se citar:

PARA SABER
Epidemia é a elevação brusca, inesperada e temporária da incidência de determinada doença, ultrapassando os valores esperados para a população no período em questão.
Pandemia é a ocorrência epidêmica caracterizada por uma larga distribuição espacial, atingindo várias nações.
Endemia refere-se a uma doença habitualmente presente entre os membros de um determinado grupo, dentro dos limites esperados, em uma determinada área geográfica, por um período ilimitado
INDICADORES DE SAÚDE
Uma das grandes dificuldades que o profissional da área de saúde enfrenta é a mensuração da saúde dos indivíduos. Para que algo possa ser medido, o primeiro passo é definir claramente o objeto a ser mensurado. Mas qual é a definição de saúde? A definição de saúde proposta pela Organização Mundial de Saúde (OMS), em 1948, e válida até hoje, diz que “saúde é o estado do mais completo bem-estar físico, mental e social e não apenas a ausência de enfermidade” (OMS, 1948).
Os indicadores de saúde são medidas que procuram sintetizar o efeito de determinantes de natureza variada (sociais, econômicos, ambientais) sobre o estado de saúde de uma determinada população. De modo geral, os indicadores fornecem informações relevantes sobre a situação de saúde da população, assim como sobre o desempenho do sistema de saúde. Portanto, são ferramentas valiosas para a gestão e avaliação do panorama de saúde e suas tendências. A utilização de indicadores de saúde permite identificar quem são os indivíduos com maiores necessidades, estratificar o risco epidemiológico e identificar áreas críticas.
Em outras palavras, os indicadores são relações numéricas que procuram estabelecer medidas de determinação de ocorrências ou de uma situação. Podem ser considerados parâmetros representativos de um processo que permitem quantificá-lo e promovem sua comparabilidade. Dessa forma, os indicadores de saúde são usados para:
- Descrever a situação de saúde de uma população;
- Avaliar as mudanças ou tendências durante um período de tempo;
- Avaliar a eficácia e impacto de um programa;
- Prover dados necessários ao planejamento e avaliação dos serviços de saúde.
Ao reconhecermos a complexidade do conceito de saúde, podemos imaginar que não existe um único indicador para diagnosticar e prover todos os prognósticos em saúde. Portanto, são utilizados diferentes indicadores, apesar de muito semelhantes um dos outros, até mesmo correlacionando-se entre si. Não obstante, devido ao extenso número de indicadores, é impraticável aplicar todos ao mesmo tempo e, por isso, a escolha do indicador ideal é sempre muito importante.
SUGESTÃO DE LEITURA
Lista de Indicadores pela OMS: https://www.who.int/data/gho/data/
indicators
Diversos indicadores de saúde são utilizados para descrever a distribuição da doença na população. Para a escolha do indicador, vários critérios são utilizados, dentre eles: validade, reprodutibilidade, questões éticas, mensurabilidade, relevância e facilidade de análise e interpretação.
Figura 2 - Indicadores de saúde
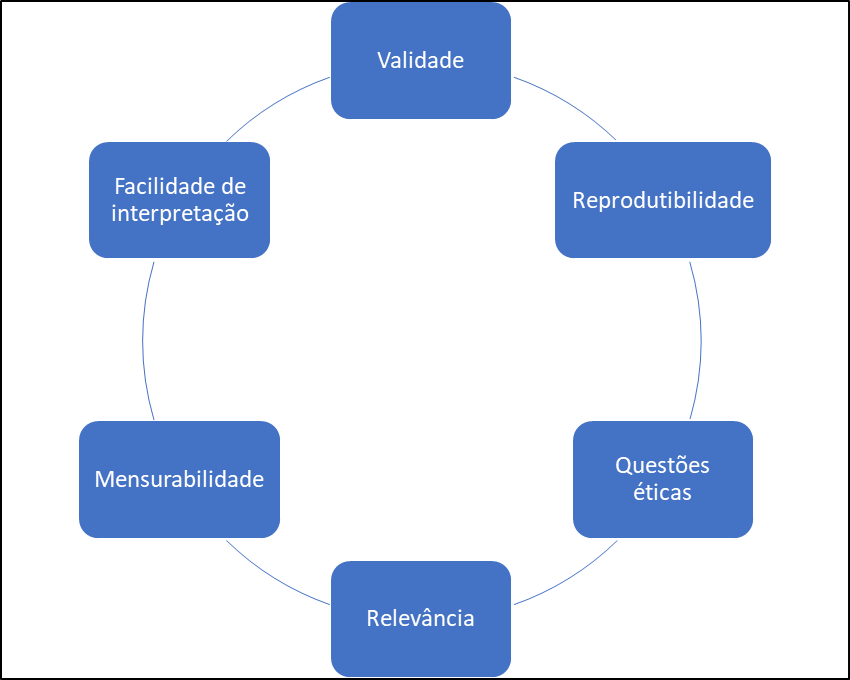
A validade se refere à adequação do indicador, para medir ou representar, sinteticamente, o fenômeno estudado. Em outras palavras, validade é a capacidade de medir o que se pretende estudar. O indicador deve ser capaz de discriminar um evento de outros e de detectar mudanças ocorridas ao longo do tempo. Via de regra, a validade de um indicador é determinada pelas características de sensibilidade (capacidade de medir as alterações desse fenômeno) e especificidade (capacidade de medir somente o fenômeno analisado).
Outro atributo importante de um indicador de saúde é a sua reprodutibilidade, que está relacionada à qualidade do indicador de reproduzir os mesmos resultados quando aplicado em condições similares, ou seja, deve produzir os mesmos resultados se medido por diferentes pessoas em diferentes meios e diferentes épocas, em condições similares.
Questões éticas, como não acarretar malefícios ou prejuízos às pessoas investigadas e preservar confidencialidade dos dados individuais, também devem ser consideradas na seleção de um indicador de saúde. A mensurabilidade de um indicador se baseia na facilidade de obtenção dos dados em função da disponibilidade de dados ou complexidade de cálculo. Já a relevância de um indicador está no poder de responder a questões prioritárias de saúde. Além disso, é esperado que os indicadores possam ser analisados e interpretados com facilidade e que sejam compreensíveis pelos usuários da informação, especialmente gestores que atuam no controle social do sistema de saúde.
Alguns indicadores de saúde têm potências de 10 fixadas em sua própria definição, como você observar nas medidas de morbidade e mortalidade.
MORTALIDADE
Os dados de mortalidade são uma importante fonte de informação demográfica, geográfica e de causa de morte. A mortalidade foi o primeiro indicador a ser usado sobre a situação de saúde uma população. É calculada dividindo-se o número de óbitos pela população em risco. Diferentemente da morbidade, a morte é clara e objetivamente definida, sendo que cada óbito reflete a ocorrência em uma certa população. Os dados de mortalidade podem ser específicos por sexo, idade, causa, local de residência ou ocorrência em grupo étnico. Há numerosos indicadores baseados na mortalidade e, entre eles, podemos citar a mortalidade geral, mortalidade infantil, mortalidade materna e por doenças transmissíveis.
Destaca-se que o registro dos dados de mortalidade é obrigatório em todos os países da Região das Américas. Além disso, na maioria dos países é usada a Classificação Internacional das Doenças (CID) para codificação das causas de morte, o que torna possível realizar comparações entre países, em diferentes intervalos de tempo.
Entretanto, algumas limitações relacionadas a esse indicador precisam ser mencionadas, como o fato de a morte ser o último evento do processo saúde/doença e refletir de forma incompleta esse processo. A opção de confidencialidade pelos pacientes em casos de suicídio e infecção pelo HIV, por exemplo, pode resultar em omissão de alguns eventos relacionados à saúde em pesquisas.
MORBIDADE
É um conhecimento essencial, que permite medir a ocorrência de doenças, lesões e deficiências na população. São medidas empregadas para descrever e avaliar uma situação existente, analisar o cumprimento dos objetivos, as metas e suas mudanças ao longo do tempo, além de antever tendências futuras. Esse indicador pode ser expresso ao medir a incidência ou prevalência. Para entendermos os indicadores de morbidade, precisamos entender melhor esses dois conceitos importantes.
PREVALÊNCIA
A prevalência de uma doença corresponde ao total de casos dessa doença em uma população em um determinado local e período, envolvendo todos os casos (novos e antigos) existentes. A prevalência remete à ideia de acúmulo, de estoque, indicando a força com que subsiste a doença na população. Pode ser considerada uma “fotografia” sobre a sua ocorrência, sendo, assim, uma medida estática.
Os casos existentes são daqueles que adoeceram em algum momento do passado, somados aos casos novos dos que ainda estão vivos e doentes. Cada indivíduo é observado em uma única oportunidade, quando se diagnostica sua situação quanto a uma doença específica. Sua principal utilização é para doenças crônicas de longa duração, como hanseníase, tuberculose, AIDS e diabetes. A taxa de prevalência é assim calculada:
[math]Prevalência = \frac{Nº \ de \ casos \ existentes \ de \ uma \ determinada \ doença\ }{Nº \ total \ de \ indivíduos \ da \ população \ } \times 10^{n}[/math]
INCIDÊNCIA
A incidência corresponde ao número de novos casos de uma doença pela população em risco (população exposta), em um espaço geográfico, durante um intervalo de tempo. Pode ser considerada, assim, uma medida dinâmica. A taxa de incidência permite definir a probabilidade de que um indivíduo de uma determinada população em risco seja afetado pela doença em um tempo específico. A taxa de incidência é calculada do seguinte modo:
[math]Incidência = \frac{Nº \ de \ casos \ novos \ ocorridos \ em \ um \ lugar \ X \ em \ determinado \ tempo }{Nº \ total \ de \ indivíduos \ da \ população-base \ (em \ risco)\ do \ lugar\ X \ no\ determinado \ tempo} \times 10^{n}[/math]
Dessa forma, os novos casos da doença,
ou incidentes, são aqueles que não estavam presentes no início do período de
observação, mas que adoeceram no decorrer desse período. É necessário que cada
indivíduo seja observado, no mínimo, duas vezes, ou que se conheça a data do
diagnóstico para que a doença possa ser detectada.
OUTROS INDICADORES
De forma resumida, serão apresentados outros indicadores frequentemente utilizados para a construção de parâmetros de saúde.
- Indicadores nutricionais: utilizados para a avaliação do estado nutricional de populações. Como exemplo, podemos citar avaliações dietéticas realizadas a partir do cálculo de consumo de nutrientes, avaliações clínicas (pregas cutâneas, medidas de peso e altura para cálculo do IMC) e avaliações laboratoriais (vitaminas lipossolúveis). É importante notar que alguns dos dados utilizados para gerar esses indicadores são coletados na rotina da Unidade de Saúde da Família.
- Indicadores demográficos: são indicadores essenciais para a construção e compreensão de outros indicadores de saúde, utilizando dados demográficos como fonte primária de informação. Alguns exemplos desses indicadores são a natalidade, fecundidade, natalidade, estrutura etária etc.
- Indicadores sociais ou socioeconômicos: utilizados como indicadores sanitários indiretos, são fundamentais para compreender os fatores de risco para determinados agravos. Podemos citar no elenco desses indicadores: a taxa de analfabetismo, escolaridade da população por faixa etária, produto interno bruto, proporção de pessoas com baixa renda, entre outros.
- Indicadores ambientais: utilizados para sintetizar, em termos facilmente compreensíveis e relevantes, alguns aspectos da relação entre o meio ambiente e a saúde. Também são conhecidos como indicadores sanitários e estão diretamente relacionados às condições socioeconômicas. São exemplos de indicadores ambientais a cobertura de saneamento básico e abastecimento de água e a coleta de lixo.
- Indicadores de serviços de saúde: refletem o que ocorre no âmbito da assistência à saúde e podem ser subdivididos em 3 grupos: indicadores de insumos (número de médicos, dentistas, enfermeiros, leitos gerais, leitos de UTI), indicadores de processo (proporção de gestantes que fazem pré-natal, proporção de nascimentos assistidos por pessoal treinado), indicadores de resultados (cobertura vacinal).
EXPRESSÃO NUMÉRICA DOS INDICADORES
Os indicadores da saúde podem ser mensurados em valores absolutos ou relativos. A maioria dos indicadores usa mensurações relativas, as quais são formadas por um numerador e um denominador que, em geral, são relativos aos mesmos espaços geográficos e temporais. As mensurações em números absolutos possuem pouco valor informativo quando se pretende realizar comparações no tempo e no espaço, especialmente se houver uma mudança importante no tamanho de população de referência. Os indicadores de saúde podem ser expressos em contagem (mensuração absoluta), razão, proporção, taxa e nos denominados odds (mensurações relativas).
CONTAGEM
Representa o número de vezes em que os eventos em estudo ocorrem em um tempo e lugar específico. Descreve a frequência absoluta de uma doença em termos numéricos exatos, sendo importante para identificar a magnitude um problema. O uso de dados não trabalhados e restritos a eventos (número de casos e óbitos) localizados no tempo e no espaço não possibilita comparações temporais ou geográficas.
PROPORÇÃO
Corresponde à parcela de casos dentro do grupo populacional investigado, mostrando a relevância do caso observado. São de fácil entendimento, uma vez que costumam ser expressos como porcentagens (%). Ressalta-se que o numerador é um subconjunto do denominador. Por exemplo, a proporção do número de leitos hospitalares na rede pública pelo total de leitos hospitalares em uma comunidade naquele ano é de 180/300 = 60%, ou seja, 60% dos leitos hospitalares da comunidade estão na rede pública.
COEFICIENTE/TAXA
É a representação numérica da estimativa de risco de ocorrência de um evento na população investigada. Para o cálculo da taxa ou coeficiente de uma doença, o numerador será o número absoluto de vezes em que ocorre o evento de interesse, em um determinado período. Já o denominador será representado pela população de referência (ou população de estudo) no mesmo período especificado.
[math]Exemplo: \frac{Total \ de \ óbitos \ por \ febre \ amarela}{População \ total} \times 100000[/math]
RAZÃO
Representa a relação entre duas variáveis com unidade de medida e natureza semelhantes e, no numerador, temos um grupo que exclui aquele presente no denominador.
[math]Exemplo: \frac{Total \ de \ óbitos \ por \ dengue \ (sexo \ masculino)}{Total \ de \ óbitos \ por \ dengue \ (sexo \ feminino)} \times 100 [/math]
FONTE DE DADOS
A construção dos indicadores de saúde pode ser realizada com a utilização de dados primários ou secundários. Os dados primários são aqueles coletados especificamente para os objetivos do estudo. São dados originais coletados por um pesquisador ou investigador, geralmente, envolvendo a produção dos questionários, entrevistas e pesquisas de campo. Por exemplo, uma pesquisa de crianças em idade escolar, cujo objetivo é estimar a prevalência de comportamentos de risco para meningite em uma amostra da população será considerada uma fonte primária sempre que for usada para essa finalidade.
Já os dados de fontes secundárias são aqueles são aqueles já existentes e reutilizados com outro propósito. Apesar de essas fontes não terem sido criadas para essa finalidade, facilitam a elaboração dos indicadores necessários. Dados obtidos de censos, pesquisas e sistemas de informação são exemplos de fontes secundárias.
RESUMO DA UNIDADE
A epidemiologia estuda o processo saúde-doença em populações humanas, avaliando a distribuição e os fatores determinantes das doenças, danos à saúde e eventos associados à saúde coletiva, propondo medidas específicas de prevenção, controle ou erradicação de doenças;
Historicamente, a epidemiologia se mostrou muito importante para o entendimento da causa das doenças e formulação das principais medidas para seu enfrentamento. Ao longo dos anos, a abordagem epidemiológica sofreu evoluções que culminaram com a utilização de indicadores de saúde;
A atuação da epidemiologia é bastante abrangente, sendo essencial na análise de situação de saúde de uma população, na vigilância epidemiológica, nos estudos etiológicos e na avaliação de serviços, programas e tecnologias;
Os indicadores de saúde são parâmetros utilizados com o objetivo de avaliar a situação de saúde de uma população, bem como fornecer subsídios ao planejamento de políticas públicas de saúde, permitindo o acompanhamento das flutuações e tendências históricas do padrão sanitário de diferentes coletividades;
Diversos indicadores de saúde são utilizados para descrever a distribuição da doença na população. Em linhas gerais, os indicadores de saúde podem ser categorizados em: mortalidade, morbidade, nutrição, aspectos demográficos, condições socioeconômicas, saúde ambiental e serviços de saúde;
Os indicadores podem ser expressos por contagem (mensuração absoluta), razão, proporção, taxa ood ratios (mensurações relativas);
Os indicadores de saúde são construídos a partir da utilização de dados primários ou secundários;
Assista aos vídeos desta Unidade e aprofunde mais sobre o assunto:
REFERÊNCIAS
- Brasil. Ministério da Saúde (MS). Secretaria de Atenção à Saúde. Departamento de Atenção Básica. Coordenação Nacional de Saúde Bucal. Diretrizes da Política Nacional de Saúde Bucal. Brasília: MS; 2004.
- Brasil. Ministério da Saúde (MS). Secretaria de Atenção à Saúde. Departamento de Atenção Básica. Cadernos de atenção básica. Saúde Bucal nº 17. Brasília: MS; 2006.
- Brasil. Portaria 4.279, de 30 de dezembro de 2010. Estabelece diretrizes para a organização da Rede de Atenção à Saúde no âmbito do Sistema Único de Saúde (SUS). Diário Oficial da União 2010; 31 dez.
- Chaves SCL, Vieira-da-Silva LM. Atenção à saúde bucal e a descentralização da saúde no Brasil: estudo de dois casos exemplares no Estado da Bahia. Cad. Saude Publica 2007; 23(5):1119-1131.
- Mello ALSF, Andrade SR, Moyses SJ, Erdmann AL. Saúde bucal na rede de atenção e processo de regionalização. Ciência & Saúde Coletiva, 19(1):205-214, 2014.
- Mendes, Eugênio Vilaça As redes de atenção à saúde. / Eugênio Vilaça Mendes. Brasília: Organização Pan-Americana da Saúde, 2011. 549 p.: il.
- Silva SF, organizador. Redes de atenção à saúde no SUS: o pacto pela saúde e redes regionalizadas de ações e serviços de saúde. Campinas: IDISA; 2008.
- TEIXEIRA, Marcelo Gouvêa et al. A Construção da Política de Saúde em Belo Horizonte: o Coletivo de uma Construção: o Sistema Único de Belo Horizonte, v, 2012.
- Vázquez ML, Vargas I, Unger JP, Mogollón A, Silva MRF, de Paepe P. Integrated health care networks in Latin America: toward a conceptual framework for analysis. Rev. Panam Salud Publica 2009; 26(4): 360-367.